🧑⚕️ Autor y revisión médica
Autor del contenido: Equipo editorial de Vivir Bien con Diabetes, especializado en divulgación de salud y bienestar.
Revisión médica: Dr. Juan Pérez, Endocrinólogo certificado.
Fecha de revisión médica: [fecha automática]
Este contenido tiene fines educativos y no sustituye la consulta médica profesional.
La diabetes es una de las condiciones crónicas más relevantes a nivel mundial y, al mismo tiempo, una de las más incomprendidas. Para muchas personas, recibir un diagnóstico de diabetes genera incertidumbre, miedo y una gran cantidad de dudas sobre el futuro, los cambios necesarios en el estilo de vida y las posibles complicaciones asociadas. Sin embargo, comprender la diabetes desde una perspectiva educativa, clara y basada en evidencia permite transformar ese miedo inicial en conocimiento y en una mayor capacidad de tomar decisiones informadas. Esta guía ha sido diseñada precisamente con ese propósito: ofrecer una visión completa y responsable de la diabetes, explicando sus fundamentos, su evolución y las opciones actuales para su manejo, siempre desde un enfoque realista y centrado en la calidad de vida.
Hablar de diabetes no implica únicamente referirse a niveles elevados de glucosa en sangre. Se trata de una condición compleja que involucra múltiples procesos fisiológicos, hábitos de vida, factores genéticos y contextos individuales. Cada persona vive la diabetes de manera distinta, y por ello no existen soluciones universales ni respuestas idénticas para todos los casos. En este espacio educativo abordamos la diabetes como una condición que puede ser comprendida, gestionada y acompañada adecuadamente, combinando información médica confiable con orientaciones prácticas que ayuden a las personas a convivir mejor con la enfermedad. Es importante destacar que el conocimiento no reemplaza la atención médica, pero sí fortalece la relación entre el paciente y los profesionales de la salud, facilitando un manejo más consciente y participativo.
En Vivir Bien con Diabetes, creemos firmemente que la información de calidad es una herramienta poderosa. Nuestro enfoque no se basa en alarmar ni en prometer resultados irreales, sino en explicar de forma clara qué es la diabetes, cómo se desarrolla y cuáles son las estrategias disponibles para su control. A lo largo de esta guía encontrarás información estructurada, revisada médicamente y alineada con fuentes reconocidas, que te permitirá comprender mejor esta condición y explorar opciones relacionadas con la alimentación, el ejercicio, el seguimiento médico y el estilo de vida. El objetivo final es ayudarte a entender la diabetes como parte de la vida, no como una barrera insuperable, promoviendo una visión positiva, responsable y basada en evidencia.
🧠 ¿Qué es la diabetes?
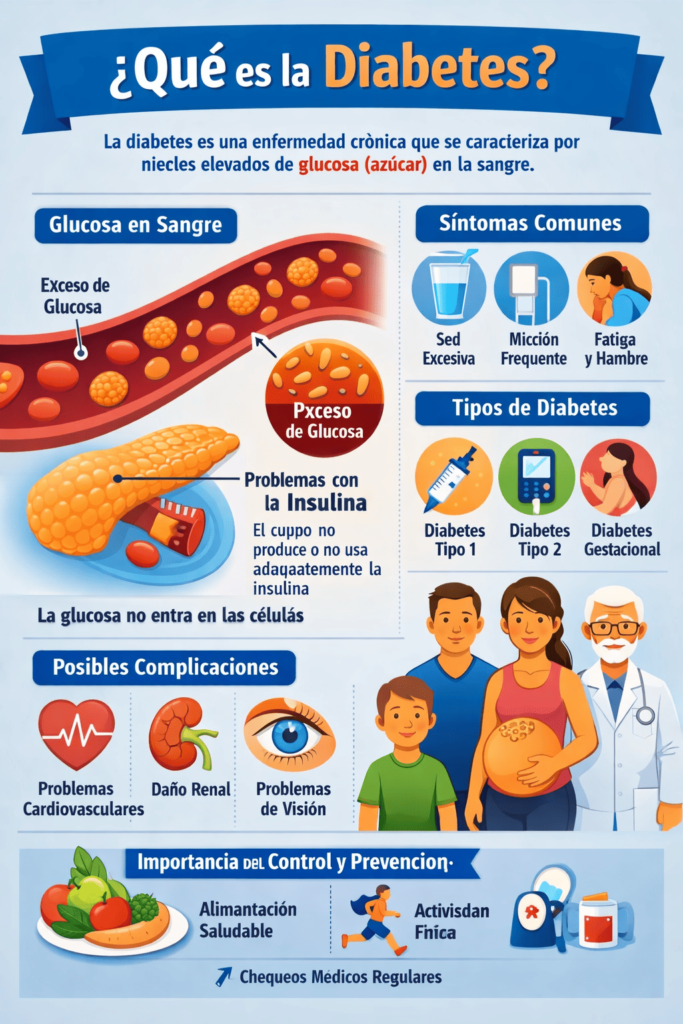
La diabetes es una condición metabólica crónica caracterizada por niveles elevados de glucosa en la sangre, conocidos como hiperglucemia. Esta alteración ocurre cuando el organismo no produce suficiente insulina, cuando no puede utilizarla de manera eficaz o cuando se presentan ambas situaciones de forma simultánea. La insulina es una hormona esencial producida por el páncreas que permite que la glucosa, proveniente de los alimentos, ingrese a las células para ser utilizada como fuente de energía. Cuando este mecanismo no funciona correctamente, la glucosa se acumula en la sangre, generando una serie de efectos a corto y largo plazo en el organismo.
Desde un punto de vista médico, la diabetes no es una enfermedad única, sino un conjunto de trastornos con causas, evolución y manejo distintos. Existen varios tipos de diabetes, cada uno con características específicas, pero todos comparten el denominador común de una regulación inadecuada de la glucosa. Comprender este concepto es fundamental para entender por qué el tratamiento y las recomendaciones pueden variar significativamente entre una persona y otra. La diabetes no aparece de forma aislada; suele estar influenciada por factores genéticos, ambientales, hormonales y de estilo de vida, lo que refuerza la necesidad de un enfoque individualizado.
A largo plazo, un control inadecuado de la diabetes puede aumentar el riesgo de complicaciones que afectan distintos órganos y sistemas del cuerpo, como el sistema cardiovascular, los riñones, los nervios y la visión. Sin embargo, es importante subrayar que el desarrollo de estas complicaciones no es inevitable. Numerosos estudios y la experiencia clínica demuestran que un manejo adecuado de la glucosa, acompañado de hábitos saludables y seguimiento médico regular, puede reducir significativamente estos riesgos. Por ello, comprender qué es la diabetes no solo implica conocer su definición médica, sino también entender que se trata de una condición que puede ser gestionada de manera responsable, permitiendo a muchas personas llevar una vida plena y activa.
Que es la Diabetes
⚙️ Cómo funciona la glucosa y la insulina en el cuerpo
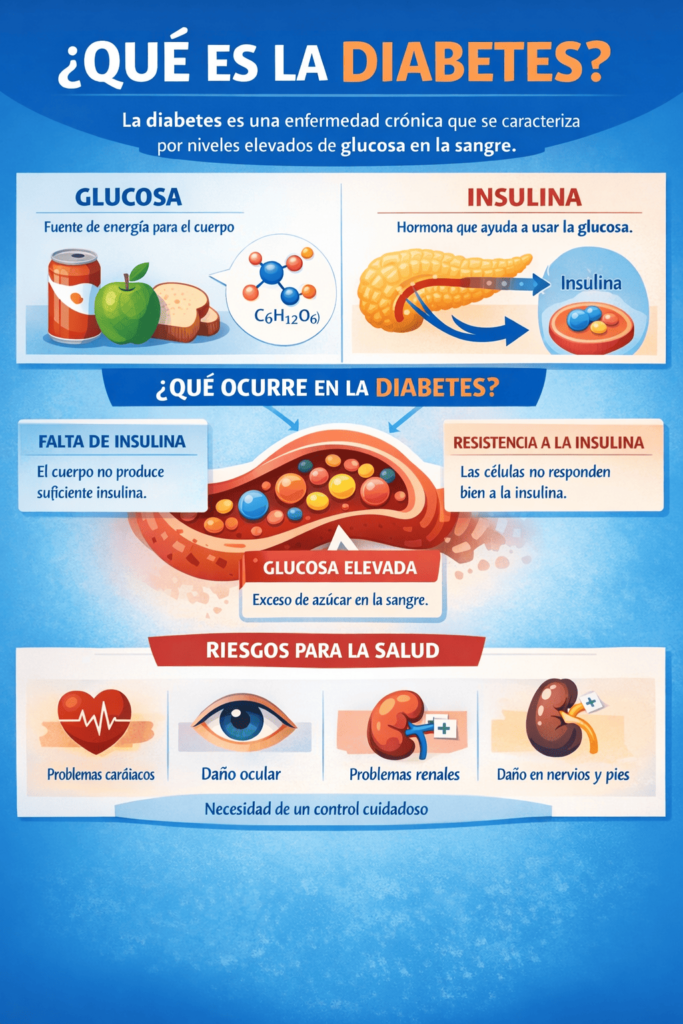
La glucosa es la principal fuente de energía para las células del cuerpo humano y proviene, en su mayoría, de los alimentos que consumimos, especialmente aquellos que contienen carbohidratos. Una vez que los alimentos son digeridos, los carbohidratos se descomponen en glucosa, que pasa al torrente sanguíneo. En una persona sin alteraciones metabólicas, este aumento de glucosa en sangre es detectado por el páncreas, un órgano clave en el sistema endocrino, que responde liberando insulina en cantidades adecuadas. La insulina actúa como una especie de “llave” que permite que la glucosa entre en las células, donde es utilizada para producir energía o almacenada para su uso posterior. Este proceso mantiene los niveles de glucosa dentro de rangos saludables y asegura el correcto funcionamiento del organismo.
Cuando el sistema funciona correctamente, existe un equilibrio dinámico entre la entrada de glucosa a la sangre, la liberación de insulina y la utilización de esa glucosa por parte de los tejidos. Sin embargo, en la diabetes este equilibrio se ve alterado. En algunos casos, el páncreas no produce suficiente insulina; en otros, el cuerpo produce insulina pero las células no responden de manera eficiente a su acción, un fenómeno conocido como resistencia a la insulina. Como resultado, la glucosa permanece en la sangre en niveles elevados, lo que puede generar efectos negativos a corto plazo, como fatiga y deshidratación, y a largo plazo, un mayor riesgo de complicaciones en distintos órganos.
Como funciona la glucosa en tu cuerpo
Comprender cómo funcionan la glucosa y la insulina ayuda a explicar por qué el manejo de la diabetes suele incluir estrategias relacionadas con la alimentación, la actividad física y, en algunos casos, el uso de medicamentos. La alimentación influye directamente en la cantidad de glucosa que ingresa al organismo; el ejercicio mejora la sensibilidad de las células a la insulina, facilitando la entrada de glucosa incluso con menores niveles de esta hormona; y los tratamientos farmacológicos pueden ayudar a aumentar la producción de insulina, mejorar su acción o reducir la producción de glucosa por parte del hígado. Desde un punto de vista educativo, entender estos mecanismos permite a las personas con diabetes participar de manera más activa en su cuidado, comprender las recomendaciones médicas y tomar decisiones más informadas sobre su estilo de vida, siempre en coordinación con profesionales de la salud.
🧬 Tipos de diabetes
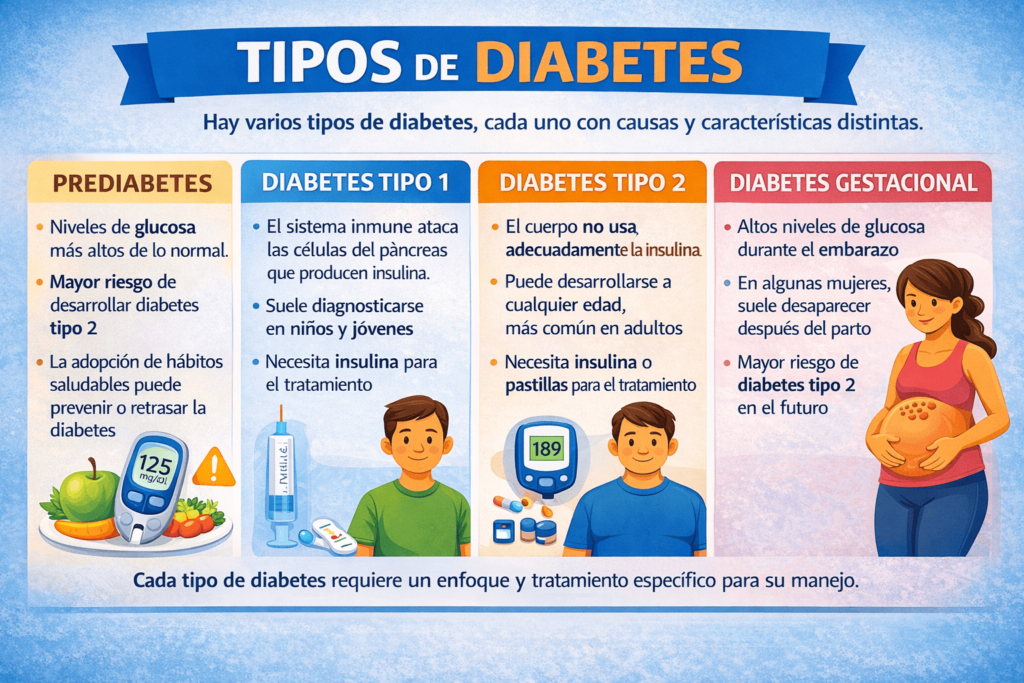
La diabetes no es una única enfermedad, sino un conjunto de trastornos metabólicos que comparten como característica principal la elevación persistente de la glucosa en sangre. Sin embargo, las causas que originan esta alteración, la forma en que progresa y las estrategias de manejo pueden variar significativamente según el tipo de diabetes. Por esta razón, la comunidad médica clasifica la diabetes en diferentes categorías bien definidas, lo que permite un diagnóstico más preciso, un tratamiento individualizado y una mejor comprensión de la condición por parte de las personas que la viven. Desde una perspectiva educativa, conocer los distintos tipos de diabetes ayuda a reducir la confusión generada por información generalizada y a comprender por qué no todas las recomendaciones son iguales para todos los pacientes.
Cada tipo de diabetes presenta mecanismos fisiológicos distintos, patrones de aparición diferentes y retos específicos en su manejo diario. Aunque todas implican un desequilibrio en la regulación de la glucosa, las experiencias de las personas con diabetes pueden ser muy diversas. A continuación se describen los principales tipos de diabetes reconocidos en la práctica médica, con un enfoque informativo y educativo que no sustituye la evaluación ni las indicaciones de un profesional de la salud.
Tipos de Diabetes
Diabetes tipo 1
La diabetes tipo 1 es una enfermedad crónica de origen autoinmune en la que el sistema inmunológico ataca por error a las células beta del páncreas, responsables de producir insulina. Como consecuencia de este proceso, el organismo pierde total o casi totalmente su capacidad de producir esta hormona esencial para que la glucosa pueda entrar en las células y ser utilizada como fuente de energía. Este tipo de diabetes suele diagnosticarse con mayor frecuencia en la infancia, la adolescencia o en adultos jóvenes, aunque puede aparecer a cualquier edad. Su inicio suele ser relativamente rápido, con síntomas que pueden volverse evidentes en un corto periodo de tiempo.
Desde el punto de vista del manejo, la diabetes tipo 1 requiere la administración de insulina desde el momento del diagnóstico, ya que el cuerpo no puede producirla por sí mismo. El tratamiento incluye el uso de insulina mediante inyecciones o dispositivos como bombas de insulina, junto con un monitoreo regular de los niveles de glucosa en sangre. Además, la educación en alimentación, actividad física y autocontrol es una parte fundamental del cuidado diario. Aunque actualmente no existe una cura para la diabetes tipo 1, los avances médicos y tecnológicos permiten que muchas personas lleven una vida activa y plena cuando cuentan con un seguimiento médico adecuado.
Diabetes tipo 2
La diabetes tipo 2 es la forma más común de diabetes y se caracteriza principalmente por la resistencia a la insulina, es decir, una disminución en la capacidad de las células para responder de manera eficaz a la acción de esta hormona. En las etapas iniciales, el páncreas suele producir mayores cantidades de insulina para compensar esta resistencia, pero con el tiempo puede no ser capaz de mantener esta producción, lo que contribuye a la elevación sostenida de la glucosa en sangre. Este tipo de diabetes se desarrolla de forma progresiva y, en muchos casos, puede permanecer sin síntomas evidentes durante años.
El manejo de la diabetes tipo 2 suele centrarse en una combinación de cambios en el estilo de vida y, cuando es necesario, tratamiento farmacológico. La alimentación equilibrada, la actividad física regular y el control del peso corporal desempeñan un papel clave, especialmente en las etapas tempranas. En algunos casos, el profesional de la salud puede indicar medicamentos para mejorar la sensibilidad a la insulina o ayudar a regular los niveles de glucosa. Aunque es una condición crónica, muchas personas con diabetes tipo 2 logran un buen control metabólico y reducen el riesgo de complicaciones mediante un enfoque integral y sostenido en el tiempo.
Prediabetes
La prediabetes es una condición metabólica en la que los niveles de glucosa en sangre son más elevados de lo normal, pero aún no alcanzan los criterios diagnósticos de diabetes. Aunque no se considera diabetes como tal, representa una señal de advertencia importante, ya que indica un mayor riesgo de desarrollar diabetes tipo 2 en el futuro. En esta etapa, la resistencia a la insulina suele estar presente, pero el páncreas todavía es capaz de compensar parcialmente esta alteración. La mayoría de las personas con prediabetes no presenta síntomas evidentes, por lo que su detección suele realizarse mediante análisis de laboratorio de rutina.
Desde un enfoque preventivo, la prediabetes es una etapa clave para intervenir. Diversas investigaciones han demostrado que cambios en el estilo de vida, como mejorar la alimentación, aumentar la actividad física y reducir el sedentarismo, pueden disminuir de forma significativa el riesgo de progresión a diabetes tipo 2. Por esta razón, muchos profesionales consideran la prediabetes como una oportunidad para adoptar hábitos más saludables y mejorar la salud metabólica a largo plazo. El seguimiento médico regular es fundamental para evaluar la evolución y tomar decisiones informadas.
Diabetes gestacional
La diabetes gestacional es un tipo de diabetes que se diagnostica por primera vez durante el embarazo y está relacionada con los cambios hormonales propios de este periodo. Estas hormonas pueden interferir con la acción de la insulina, provocando un aumento de los niveles de glucosa en sangre, incluso en mujeres sin antecedentes previos de diabetes. Por esta razón, la diabetes gestacional suele detectarse mediante pruebas de cribado realizadas de forma rutinaria durante el embarazo, como parte del control prenatal.
Aunque en la mayoría de los casos la diabetes gestacional desaparece después del parto, requiere un seguimiento cuidadoso para proteger la salud tanto de la madre como del bebé. El manejo puede incluir ajustes en la alimentación, actividad física adaptada al embarazo y, en algunos casos, tratamiento médico indicado por el profesional de la salud. Además, haber presentado diabetes gestacional aumenta el riesgo de desarrollar diabetes tipo 2 en el futuro, por lo que se recomienda mantener hábitos saludables y controles médicos periódicos a largo plazo.
⚠️ Síntomas frecuentes
Los síntomas de la diabetes pueden variar considerablemente según el tipo de diabetes, el tiempo de evolución de la condición y las características individuales de cada persona. En muchos casos, especialmente en la diabetes tipo 2 y en la prediabetes, los síntomas pueden desarrollarse de forma gradual y pasar desapercibidos durante un largo periodo, lo que retrasa el diagnóstico. En otras situaciones, como en la diabetes tipo 1, las señales pueden aparecer de manera más rápida y evidente. Reconocer estos síntomas frecuentes es fundamental para buscar una evaluación médica oportuna y realizar las pruebas diagnósticas correspondientes.
Entre los síntomas más comunes asociados a niveles elevados de glucosa en sangre se encuentran el aumento de la sed y la necesidad de orinar con mayor frecuencia, incluso durante la noche. Esto ocurre porque el organismo intenta eliminar el exceso de glucosa a través de la orina, lo que puede provocar deshidratación. También es frecuente la sensación persistente de fatiga o cansancio, ya que las células no pueden utilizar adecuadamente la glucosa como fuente de energía. Algunas personas pueden experimentar cambios en el peso corporal sin una causa aparente, ya sea pérdida o aumento de peso, así como visión borrosa temporal debido a alteraciones en el equilibrio de líquidos del cuerpo.
Otros síntomas que pueden presentarse incluyen aumento del apetito, infecciones recurrentes (especialmente en la piel, encías o vías urinarias), cicatrización lenta de heridas y sensación de hormigueo o entumecimiento en manos y pies. Es importante destacar que la presencia de uno o varios de estos síntomas no confirma por sí sola un diagnóstico de diabetes, pero sí constituye una señal de alerta para consultar con un profesional de la salud. Un diagnóstico temprano permite iniciar estrategias de manejo adecuadas y reducir el riesgo de complicaciones a largo plazo.
🩺 Síntomas y señales tempranas de la diabetes
Sintomas mas Frecuentes

Las señales tempranas de la diabetes pueden manifestarse de forma diferente según el tipo de diabetes y la etapa en la que se encuentre la persona. En muchos casos, especialmente en la diabetes tipo 2 y la prediabetes, los síntomas iniciales pueden ser leves, inespecíficos o desarrollarse de manera gradual, lo que hace que pasen desapercibidos durante largos periodos de tiempo. Esta característica contribuye a que el diagnóstico se realice de forma tardía, cuando los niveles de glucosa en sangre ya han permanecido elevados durante meses o incluso años. Por esta razón, la educación sobre los síntomas tempranos desempeña un papel clave en la detección precoz y en la prevención de complicaciones a largo plazo.
Entre las señales más frecuentes se encuentran el aumento de la sed y la necesidad de orinar con mayor frecuencia, incluso durante la noche. Estos síntomas están relacionados con el esfuerzo del organismo por eliminar el exceso de glucosa a través de la orina, lo que puede provocar deshidratación. También es común la sensación persistente de cansancio o fatiga, ya que las células no pueden aprovechar de forma eficiente la glucosa disponible como fuente de energía. Algunas personas pueden notar visión borrosa temporal, causada por cambios en el equilibrio de líquidos del cuerpo, así como un aumento del apetito sin una explicación aparente.
Existen otras señales tempranas que pueden indicar alteraciones en el metabolismo de la glucosa, aunque suelen ser menos conocidas. Entre ellas se incluyen infecciones frecuentes, especialmente en la piel, las encías o las vías urinarias, una cicatrización más lenta de heridas o cortes, y cambios en el peso corporal sin una causa clara. En el caso de la diabetes tipo 1, los síntomas tienden a aparecer de manera más rápida e intensa, pudiendo incluir pérdida de peso significativa y debilidad marcada. En contraste, en la diabetes tipo 2 y la prediabetes, estas señales pueden atribuirse erróneamente al estrés, al envejecimiento o a otros factores del estilo de vida.
Es importante subrayar que la presencia de uno o varios de estos síntomas no confirma por sí sola un diagnóstico de diabetes. Sin embargo, sí constituye una señal de alerta para consultar con un profesional de la salud y realizar las pruebas diagnósticas correspondientes. Un diagnóstico temprano permite implementar estrategias de manejo personalizadas, que pueden incluir cambios en el estilo de vida y, cuando es necesario, tratamiento médico. Desde una perspectiva de salud y educación, reconocer las señales tempranas de la diabetes contribuye a una mejor toma de decisiones y a una mayor calidad de vida.
🥗 Ejercicio, alimentación y estilo de vida
Estilo de Vida
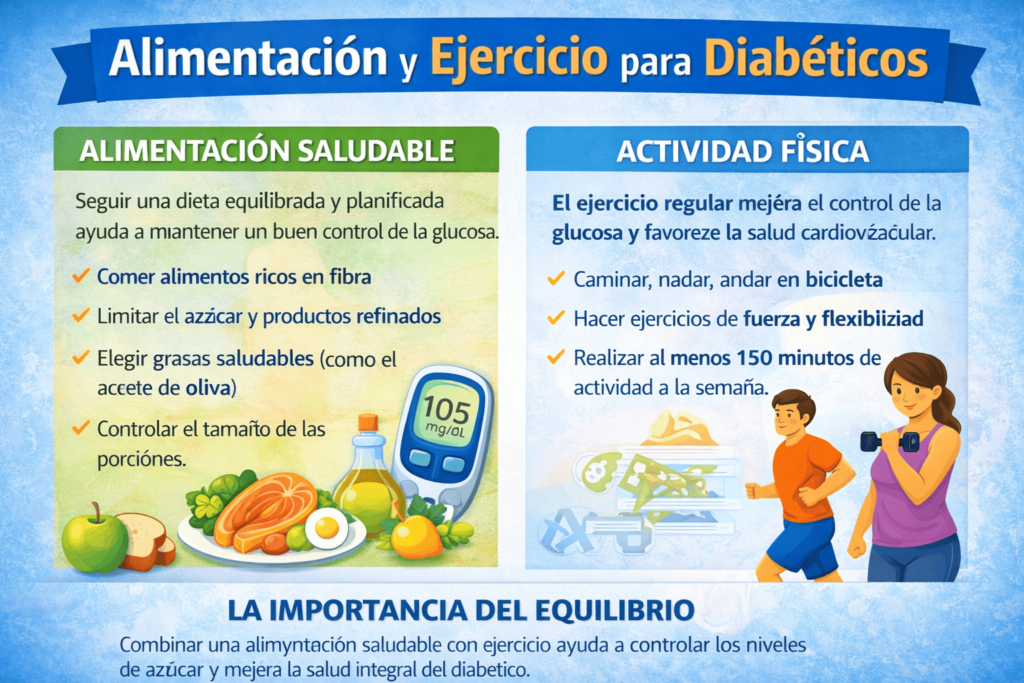
El manejo integral de la diabetes se apoya, en gran medida, en la adopción de hábitos de vida saludables que contribuyan al control de los niveles de glucosa en sangre y al bienestar general de la persona. La alimentación equilibrada, la actividad física regular y otros factores relacionados con el estilo de vida forman la base del tratamiento en muchos casos, tanto en la diabetes tipo 1 como en la tipo 2, la prediabetes y la diabetes gestacional. Estas estrategias no sustituyen la atención médica ni el tratamiento indicado por profesionales de la salud, pero sí desempeñan un papel fundamental como complemento del manejo clínico.
La alimentación para personas con diabetes se centra en promover un patrón nutricional variado, equilibrado y sostenible a largo plazo, que ayude a regular la glucosa y a mantener un peso saludable. No se trata de dietas extremas ni de eliminar grupos completos de alimentos, sino de aprender a seleccionar porciones adecuadas, priorizar alimentos frescos y comprender cómo los distintos nutrientes influyen en la glucemia. Por esta razón, las recomendaciones nutricionales deben adaptarse a las necesidades individuales, teniendo en cuenta factores como el tipo de diabetes, la edad, el nivel de actividad física y la presencia de otras condiciones de salud.
La actividad física regular es otro pilar clave del manejo de la diabetes. El ejercicio ayuda a mejorar la sensibilidad a la insulina, facilita la utilización de la glucosa por parte de los músculos y contribuye al control del peso corporal. Además, tiene beneficios adicionales sobre la salud cardiovascular, el estado de ánimo y la calidad de vida. El tipo, la intensidad y la frecuencia del ejercicio deben ajustarse a cada persona y, en algunos casos, planificarse con la orientación de un profesional de la salud para garantizar su seguridad y eficacia. Junto con el descanso adecuado, el manejo del estrés y el seguimiento médico regular, estos hábitos conforman un enfoque integral y personalizado para convivir mejor con la diabetes.
🧪 Diagnóstico y pruebas para detectar la diabetes
El diagnóstico de la diabetes se basa en la evaluación clínica y en la realización de pruebas de laboratorio que permiten medir los niveles de glucosa en sangre. Estas pruebas son fundamentales para confirmar la presencia de alteraciones en el metabolismo de la glucosa, identificar el tipo de diabetes y determinar el grado de control glucémico. En muchos casos, el diagnóstico se realiza de manera incidental durante exámenes de rutina, ya que la diabetes, especialmente en sus etapas iniciales, puede no presentar síntomas evidentes. Por esta razón, los controles médicos periódicos desempeñan un papel clave en la detección temprana de la enfermedad.
Una de las pruebas más utilizadas es la medición de la glucosa en sangre en ayunas, que evalúa los niveles de glucosa después de un periodo sin ingesta de alimentos. Valores elevados de forma persistente pueden indicar la presencia de diabetes o prediabetes. Otra prueba común es la hemoglobina glucosilada (HbA1c), que refleja el promedio de los niveles de glucosa en sangre durante los últimos dos a tres meses. Esta prueba es especialmente útil para el diagnóstico y el seguimiento, ya que no depende de la glucosa en un momento puntual, sino del control glucémico a lo largo del tiempo.
En determinadas situaciones, el profesional de la salud puede indicar una prueba de tolerancia oral a la glucosa, que consiste en medir los niveles de glucosa antes y después de la ingesta de una solución azucarada específica. Esta prueba es útil para detectar alteraciones en la regulación de la glucosa que no se evidencian en otras mediciones, y se utiliza con frecuencia en el diagnóstico de la diabetes gestacional. Además de estas pruebas, el diagnóstico puede complementarse con la evaluación de antecedentes médicos, factores de riesgo y, en algunos casos, pruebas adicionales para diferenciar el tipo de diabetes.
Es importante destacar que el diagnóstico de la diabetes debe ser realizado e interpretado por un profesional de la salud. Los resultados de las pruebas de laboratorio deben analizarse en conjunto con el contexto clínico de cada persona, ya que diversos factores pueden influir en los valores obtenidos. Un diagnóstico oportuno permite iniciar un plan de manejo adecuado y personalizado, orientado no solo al control de la glucosa, sino también a la prevención de complicaciones y a la mejora de la calidad de vida a largo plazo.
💊 Tratamiento y manejo de la diabetes
El tratamiento y manejo de la diabetes tiene como objetivo principal mantener los niveles de glucosa en sangre dentro de rangos adecuados, reducir el riesgo de complicaciones y mejorar la calidad de vida de la persona. Dado que la diabetes es una condición crónica, su manejo requiere un enfoque continuo y adaptado a las necesidades individuales. No existe un tratamiento único que funcione para todas las personas; por el contrario, las estrategias deben ajustarse en función del tipo de diabetes, la etapa de la enfermedad, la edad, el estilo de vida y la presencia de otras condiciones de salud. Por esta razón, el acompañamiento de profesionales de la salud es un componente esencial del manejo a largo plazo.
En muchos casos, el tratamiento incluye una combinación de cambios en el estilo de vida y tratamiento farmacológico. La alimentación equilibrada y la actividad física regular constituyen la base del manejo, ya que influyen directamente en el control glucémico y en la salud metabólica general. En la diabetes tipo 1, la administración de insulina es indispensable desde el diagnóstico, mientras que en la diabetes tipo 2 el tratamiento puede variar desde modificaciones en el estilo de vida hasta el uso de medicamentos orales o inyectables, según la evolución de la enfermedad. El monitoreo regular de la glucosa en sangre permite evaluar la eficacia del tratamiento y realizar ajustes cuando sea necesario.
Además del control de la glucosa, el manejo integral de la diabetes incluye la atención a otros factores de riesgo, como la presión arterial, los niveles de colesterol y el peso corporal. El seguimiento médico periódico facilita la detección temprana de posibles complicaciones y la implementación de medidas preventivas. Asimismo, la educación terapéutica desempeña un papel clave, ya que ayuda a las personas a comprender su condición, a reconocer señales de alerta y a participar activamente en las decisiones relacionadas con su cuidado. Desde una perspectiva de salud a largo plazo, el manejo adecuado de la diabetes no solo se centra en el tratamiento de la enfermedad, sino también en el apoyo continuo para favorecer una vida activa, informada y equilibrada.
⚠️ Complicaciones de la diabetes y prevención
Las complicaciones asociadas a la diabetes pueden desarrollarse cuando los niveles de glucosa en sangre permanecen elevados durante periodos prolongados de tiempo. Estas complicaciones no aparecen de forma inmediata ni afectan a todas las personas de la misma manera, pero representan uno de los principales desafíos del manejo a largo plazo de la enfermedad. Comprender cómo y por qué se producen las complicaciones ayuda a dimensionar la importancia del control glucémico y del seguimiento médico regular, sin caer en un enfoque alarmista. Desde una perspectiva educativa, conocer los riesgos permite tomar decisiones más informadas y adoptar medidas preventivas oportunas.
Entre las complicaciones más frecuentes se encuentran las que afectan al sistema cardiovascular, como el aumento del riesgo de enfermedad cardíaca y accidente cerebrovascular. La diabetes también puede impactar en los riñones, dando lugar a la nefropatía diabética, así como en el sistema nervioso, causando neuropatía, que puede manifestarse como hormigueo, entumecimiento o dolor, especialmente en manos y pies. Otras complicaciones incluyen alteraciones en la visión, como la retinopatía diabética, y una mayor susceptibilidad a infecciones. Es importante destacar que estas complicaciones suelen desarrollarse de manera progresiva y que su aparición está influida por múltiples factores, entre ellos el control de la glucosa, la duración de la diabetes y la presencia de otros factores de riesgo.
La prevención de las complicaciones de la diabetes se basa en un manejo integral y sostenido en el tiempo. Mantener los niveles de glucosa dentro de los rangos recomendados, seguir una alimentación equilibrada, realizar actividad física regular y cumplir con el tratamiento indicado por el profesional de la salud son medidas fundamentales. Asimismo, el control periódico de la presión arterial, los niveles de colesterol y la salud renal y ocular permite detectar cambios tempranos y actuar de manera preventiva. Desde un enfoque de salud a largo plazo, la prevención no implica eliminar por completo los riesgos, sino reducirlos de forma significativa y mejorar la calidad de vida de las personas que viven con diabetes.
🌱 Vivir bien con diabetes: un enfoque positivo y a largo plazo
Vivir con diabetes implica asumir una condición crónica que requiere atención continua, pero no significa renunciar a una vida plena, activa y satisfactoria. Con el acompañamiento médico adecuado, educación en salud y la adopción de hábitos saludables, muchas personas con diabetes logran mantener un buen control metabólico y desarrollar su vida personal, familiar y profesional con normalidad. En las últimas décadas, los avances en el conocimiento médico, los tratamientos y las herramientas de monitoreo han contribuido de forma significativa a mejorar la calidad de vida de quienes conviven con esta condición.
Un enfoque positivo a largo plazo se basa en comprender la diabetes como una parte de la vida, no como su centro absoluto. Esto implica aprender a tomar decisiones informadas sobre la alimentación, la actividad física, el descanso y el manejo del estrés, integrándolas de manera sostenible en la rutina diaria. La educación continua permite a las personas reconocer cómo responde su cuerpo, identificar señales tempranas de desajuste y participar activamente en el cuidado de su salud. Este proceso no ocurre de un día para otro, sino que se construye gradualmente, con ajustes y aprendizajes constantes.
El apoyo emocional y social también desempeña un papel fundamental. Contar con el respaldo de familiares, amigos y profesionales de la salud ayuda a afrontar los desafíos diarios y a mantener la motivación a lo largo del tiempo. Además, conocer experiencias de otras personas que viven con diabetes puede resultar inspirador y aportar una perspectiva realista y esperanzadora. Cada persona vive la diabetes de manera diferente, pero compartir información y experiencias contribuye a reducir el aislamiento y a fortalecer la confianza en el manejo personal de la enfermedad.
Desde una perspectiva de salud integral, vivir bien con diabetes no se limita únicamente al control de la glucosa en sangre. Incluye cuidar la salud cardiovascular, el bienestar emocional y la calidad de vida en general. El seguimiento médico regular, la prevención de complicaciones y la adaptación de las estrategias de manejo a cada etapa de la vida son elementos clave de este enfoque a largo plazo. Con información confiable, apoyo adecuado y una actitud proactiva, es posible convivir con la diabetes de manera positiva y orientada al bienestar.
🔒 Información médica responsable
El contenido de esta página se basa en guías clínicas y fuentes médicas reconocidas. Las recomendaciones generales aquí expuestas deben ser adaptadas con la orientación de un profesional de la salud, teniendo en cuenta las características individuales de cada persona.
📚 Fuentes médicas consultadas
- Organización Mundial de la Salud (OMS)
- Centros para el Control y la Prevención de Enfermedades (CDC)
- Institutos Nacionales de Salud (NIH)
- Asociaciones internacionales de diabetes
🕒 Historial de actualizaciones
- Publicado originalmente: [fecha]
- Última revisión médica: [fecha]
- Última actualización de contenido: [fecha]
⚠️ Aviso médico
La información proporcionada en esta página tiene fines educativos y no sustituye el diagnóstico ni el tratamiento médico profesional. Ante cualquier duda o condición de salud, consulte siempre con un profesional calificado.
Preguntas frecuentes sobre la diabetes
❓ ¿Qué es la diabetes y por qué se produce?
La diabetes es una enfermedad metabólica crónica que se caracteriza por niveles elevados de glucosa en sangre. Se produce cuando el cuerpo no produce suficiente insulina, no la utiliza adecuadamente o ambas situaciones a la vez. La insulina es una hormona esencial que permite que la glucosa entre en las células para ser utilizada como fuente de energía.
❓ ¿Cuáles son los principales tipos de diabetes?
Los principales tipos de diabetes son la diabetes tipo 1, la diabetes tipo 2 y la prediabetes. La diabetes tipo 1 implica una producción insuficiente de insulina, la tipo 2 se relaciona con resistencia a la insulina, y la prediabetes es una etapa previa con niveles de glucosa elevados que aún no cumplen criterios de diabetes.
❓ ¿Cuáles son los síntomas más comunes de la diabetes?
Los síntomas pueden incluir aumento de la sed, micción frecuente, fatiga, cambios inexplicables de peso, visión borrosa y mayor susceptibilidad a infecciones. La intensidad y presencia de síntomas varían según el tipo y la etapa de la enfermedad.
❓ ¿Cómo se diagnostica la diabetes?
El diagnóstico de la diabetes se realiza mediante pruebas de laboratorio, como la glucosa en ayunas, la prueba de tolerancia a la glucosa oral o la hemoglobina glicosilada (HbA1c). Estas pruebas deben ser solicitadas e interpretadas por un profesional de la salud.
❓ ¿La diabetes tiene cura?
Actualmente, la diabetes se considera una condición crónica que no tiene cura definitiva. Sin embargo, con un manejo adecuado que incluya hábitos saludables, tratamiento médico y seguimiento regular, muchas personas logran un buen control de la enfermedad y una excelente calidad de vida.
❓ ¿Se puede vivir bien con diabetes?
Sí. Muchas personas con diabetes llevan una vida plena y activa. El control de la glucosa, una alimentación equilibrada, el ejercicio regular y el apoyo médico permiten manejar la enfermedad de forma efectiva a largo plazo.
❓ ¿Qué papel juegan la alimentación y el ejercicio en la diabetes?
La alimentación y la actividad física son pilares fundamentales del manejo de la diabetes. Ayudan a regular los niveles de glucosa, mejorar la sensibilidad a la insulina y reducir el riesgo de complicaciones, siempre adaptadas a las necesidades individuales.
❓ ¿Cuáles son las complicaciones de la diabetes si no se controla?
Un mal control prolongado de la diabetes puede aumentar el riesgo de complicaciones como enfermedades cardiovasculares, daño renal, alteraciones visuales y neuropatía. El seguimiento médico regular ayuda a prevenir o detectar estas complicaciones de forma temprana.